CNR DES MALADIES AUTO-IMMUNES DE STRASBOURG
LA CORTISONE
Amie ou ennemie ?
Introduction
La corticothérapie (CT) est la pierre angulaire du traitement de nombreuses affections chroniques. Sa découverte par le Docteur Hench, lui a valu le prix Nobel de Médecine en 1950. Même si l’avènement des immunosuppresseurs et des thérapies ciblées a permis une réduction progressive de l’usage de la CT dans les maladies inflammatoires chroniques, une étude réalisée dans la base nationale de l’assurance maladie a montré que 15% de la population française avait eu recours au moins une fois à une corticothérapie (dans 2/3 des cas pour une utilisation unique) et 2% pour une utilisation chronique
Les évènements indésirables de la CT à court et à long terme sont nombreux et peuvent survenir même à faibles doses, pouvant affecter pratiquement tous les organes.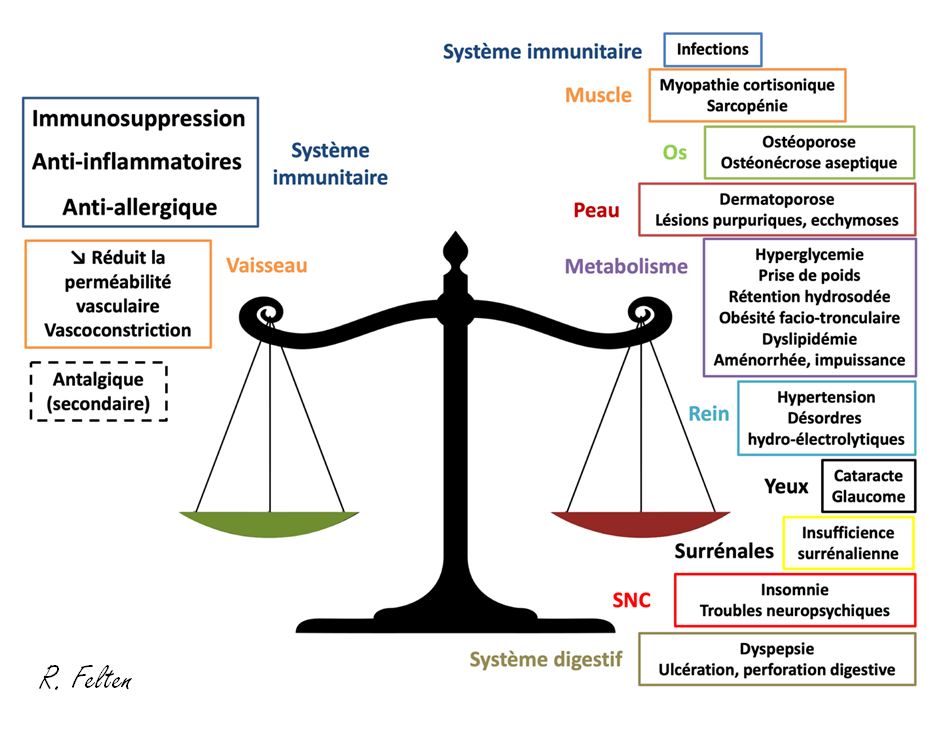
Mode d'action de la cortisone
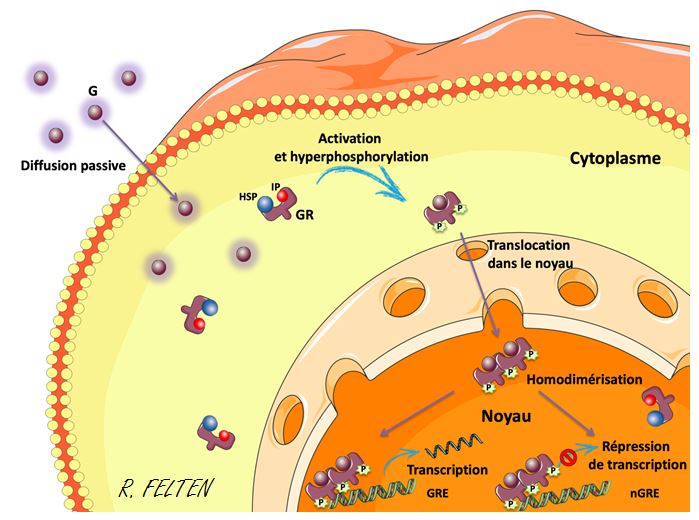
Les glucocorticoïdes jouent un rôle important dans le maintien de l’homéostasie et la régulation de nombreux processus physiologiques. Ils ont un rôle central dans des processus biologiques importants comme la reproduction, la croissance, le métabolisme et les réactions immunes ou inflammatoires. Ils sont également essentiels à l’homéostasie hydro-électrolytique. Ils sont synthétisés sous le contrôle de l’axe hypothalamo-hypophyso-surrénalien. Les glucocorticoïdes étant liposolubles, ils pénètrent dans la cellule par diffusion libre à travers la membrane cellulaire. Lorsque le glucocorticoïde se fixe au GR cytoplasmique et l’active, la conformation du récepteur est modifiée avec dissociation du complexe formé par les protéines chaperonnes qui le maintenait dans un état inactif. Le complexe glucocorticoïdes-GR est ensuite transloqué vers le noyau cellulaire et se fixe à l’ADN. Les récepteurs aux glucocorticoïdes stimulent ensuite la transcription de gènes cibles (phénomène de transactivation). De nouveaux ARNm synthétisés vont coder pour des protéines déterminant l’action hormonale du glucocorticoïde. Le GR peut aussi participer à des processus de transrépression par fixation à des éléments de réponse négative sur l’ADN (nGREs) ou l’interaction avec d’autres facteurs inactivateurs
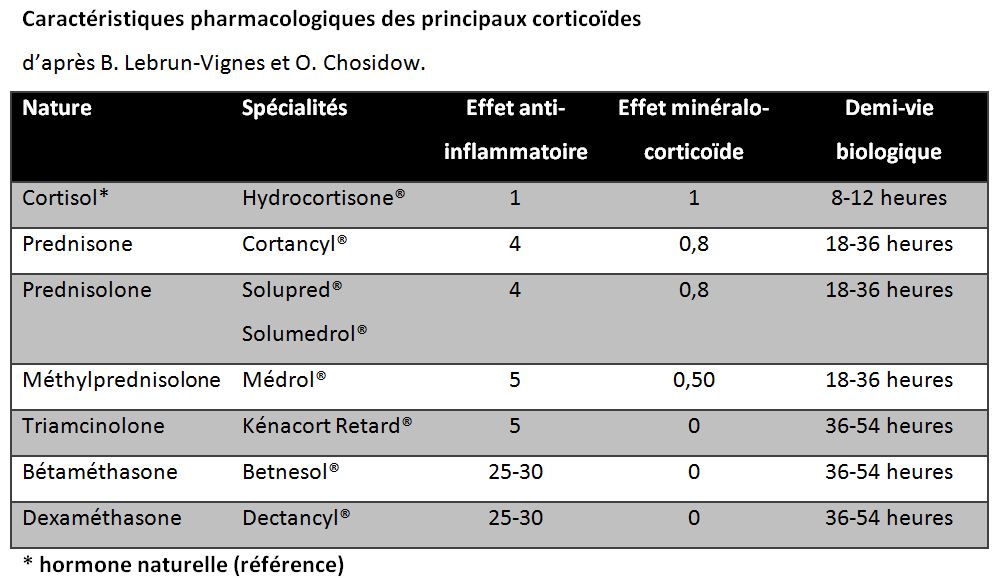
Les dérivés synthétiques de la cortisone se distinguent par leur plus grande puissance anti-inflammatoire, une durée d’action plus longue, et des effets minéralo-corticoïdes plus réduits
CONCLUSION
En 2019, la corticothérapie est toujours un allié précieux, permettant de soulager rapidement ses patients dans un certain nombre de situations aigues en cure courte ou trouvant sa place dans la stratégie thérapeutique d’affections chroniques pour un traitement plus prolongé. L’indication d’une corticothérapie doit être réfléchie et correspondre à une AMM sous peine d’être inefficace. Toute corticothérapie s’accompagne d’effets secondaires inhérents aux effets pharmacologiques des corticoïdes. C’est pourquoi, une corticothérapie doit être introduite, titrée puis interrompue sur la base de critères individualisés, mais selon un schéma prédéfini ou l’arrêt est prévu à l’avance. Une CT à hautes doses et de courte durée (moins de 10-15 jours) comporte peu de risques. Par contre, un traitement de plus longue durée, même faiblement dosé, s’associe au risque d’effets secondaires. Un sevrage doit être tenté dès que l’objectif thérapeutique est atteint ou après l’introduction d’un traitement d’épargne efficace. Enfin, des mesures associées, permettant d’en limiter les complications devront être systématiquement prescrites.
